.
Le GLUCOSE est un « ose » = sucre. Parmi ceux-ci on distingue les pentose et les hexoses (carbones cycliques). Un pentose et hexose relié par une liaison oxygène = saccharose.
Le glucose, qui peut être d’origine exogène (alimentation) ou endogène (glycogène, graisses ou protéines = néoglycogénèse) est régulé durant la journée par le glucagon et l’insuline. Le glucagon est une hormone pancréatique hyperglycémiante et l’insuline hypoglycémiante.
Lorsque le glucose augmente dans le sang, c’est qu’il ne rentre pas dans les cellules. Normalement, il y a des sites récepteurs à l’insuline dans les parois des cellules, si ce système de régulation est déficient, il en manquera du glucose en intracellulaire (hypoglycémie tissulaire) alors qu’il y en aura trop en extracellulaire (hyperglycémie sanguine avec glycosurie à partir de plus de 10 mmol/l.).
— Le glucose sert à la formation de l’ATP (molécule de stockage de l’énergie) qui se fabrique dans toutes les mitochondries par activation du cycle de Krebs. Le glucose se transforme en acétyl-Coa, ensuite par diverses oxydations se transforme en ATP. Par jour en moyenne nous produisons et utilisons 5 kg d’ATP !
— Le glucose peut être utilisé lorsqu’il n’y a plus d’oxygène, mais en contrepartie avec formation d’acide lactique (cf. les crampes musculaires après effort prolongé).
— Le stockage de glucose se fait sous forme de glycogène (molécule peu soluble). Si l’on mange 100 gr. de sucre, on grossit de 400gr., car chaque molécule de glycogène s’entoure d’H2O. Le glycogène peut se transformer ultérieurement en acides gras, puis en cholestérol. Le 2/3 du cholestérol du corps est formé à partir des sucres. Le cholestérol servira par la suite à la biosynthèse des hormones sexuelles.
.
Glycémie normale = entre 3,4 et 6,7 mmol/l (0,8 à 1.1 gr./l)
L’équilibre glycémique est un phénomène dynamique qui sera fonction :
des apports alimentaires (quantité et qualité),
des régulations hormonales (insuline, thyroïde, surrénales),
de l’exercice physique (combustion du sucre).
Le matin à jeun, on a une glycémie basse, après le petit déjeuner celle-ci monte puis descend à 11h. Plus on mange sucré, plus elle redescendra vite.
.
.
Le diabétique a une amplitude de variation glycémique qui est beaucoup plus importante, la régulation sucrée sera moins stricte que la plupart des gens. Si les pics d’hyperglycémie dépassent de 10 mmol (ou 1,8 g/l) le patient augmente son taux d’hémoglobine glycosylée (ou glycée) qui est normalement de 6 gr/l. Si elle est augmentée, cela signifie que, durant les 3 mois précédents, le seuil a été dépassé.
.

.
S’il y a des sensations de malaises avec fringales, pensez à une phase d’hypoglycémie. Celle-ci ne se soigne pas en mangeant des sucres, mais des protéines. Les protéines peuvent se transformer en sucres par la néoglucogenèse, la transformation se fait doucement, donc la glycémie remonte ne donne pas de pic hypoglycémiant : bonne méthode pour régulariser la glycémie (voir sur ce site le « Régime diabétique »).
.

.
Il faut faire les dosages de glycémie plusieurs fois dans la journée, car ce taux varie parfois énormément. Normalement, on mesure à jeun, puis en post-prandial (2h après un repas). Dosage personnel possible à domicile pour les diabétiques par de petits stylets analyseurs.
.
L’hyperglycémie provoquée (HGP) est un examen conçu dans le but de mettre en évidence cette dynamique : à jeun on avale une solution avec 60 gr. de glucose pur = l’évolution de la glycémie est celle d’une sinusoïde amortie.
Chez le diabétique, le taux monte énormément et met beaucoup de temps à descendre ou à remonter (intolérance au glucose). On fait des prélèvements toutes les 30 minutes durant 3h 30. Il y a 2 types de diabète :
type 1 : ou diabète maigre (qui se traite par l’insuline et le régime), l’HGP monte vite très haut,
type 2 : ou diabète gras, non-insulino-dépendant (qui se traite par le régime et les anti-diabétiques oraux = sulfamides et biguanides essentiellement), où l’HGP baisse très vite (hyper insulinisme).
.
Les troubles du métabolisme du glucose ont des étiologies différentes :
— héréditaires (familles de diabétiques : manque d’insuline ou AC anti-récepteur à l’insuline)
— suite à d’autres dérèglements hormonaux qui perturbent la régulation glycémique, tels que les traitements corticoïdes au long cours, l’hyperthyroïdie,
— la prise de certains médicaments, vaccins
— les grossesses (diabète qui régresse après l’accouchement)
— la peur (l’excès d’adrénaline donne une hyperglycémie qui épuise le pancréas : cas de diabète aigu !) les infections, interventions chirurgicales …
.
—> L’hyperglycémie peut entraîner un coma acido-cétosique.
—> L’hypoglycémie peut aussi entraîner un coma rapide (avec sueurs profuses) et des dommages cérébraux.
.

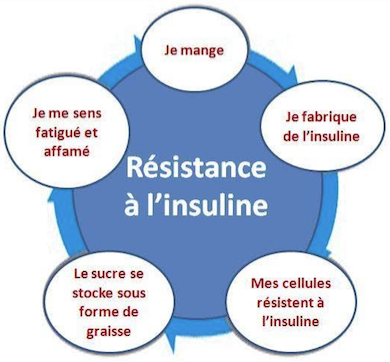
Les « tests de résistance à l’insuline » :

.
De notre point de vue, le rapport tour de taille sur tour de hanches (> à 1) est déjà très évocateur !
.
Le test HOMA (Homeostasis Model Assessment) est un outil indispensable pour évaluer la résistance à l’insuline, une condition souvent précurseur du diabète de type 2. En calculant l’indice HOMA-IR, vous pouvez identifier les premiers signes d’insulinorésistance, même avant l’apparition de symptômes visibles (10 à 15 ans avant l’apparition éventuelle d’un diabète de type 2 – DT2).
🔬 Pourquoi mesurer la résistance à l’insuline ?
La résistance à l’insuline, caractérisée par une moindre efficacité de l’hormone insuline sur les cellules, est un facteur de risque majeur pour diverses maladies, notamment :
• Diabète de type 2
• Maladies cardiovasculaires
• Problèmes hépatiques
• Troubles neurodégénératifs comme la maladie d’Alzheimer
En France, plus de trois millions de personnes sont traitées pour le diabète, et beaucoup d’autres sont à risque sans le savoir. Identifier et gérer l’insulinorésistance dès ses débuts est crucial pour prévenir ces pathologies et maintenir une bonne santé globale.
📊 Comment se déroule le test HOMA ?
Pour effectuer le test HOMA-IR, vous devez mesurer deux paramètres essentiels :
1. Glycémie à jeun (en mmol/L)
2. Insulinémie à jeun (en mUI/mL)
Ces mesures sont obtenues par une prise de sang à jeun dans un laboratoire d’analyses médicales. Le calcul de l’indice HOMA-IR se fait ensuite via la formule suivante :
HOMA-IR = Glycémie à jeun (mmol/L) x Insulinémie à jeun (mUI/mL) / 22,5
Un indice HOMA supérieur à 2,4 indique généralement une résistance à l’insuline. Comprendre ces valeurs et leur signification peut vous aider à prendre des décisions éclairées sur votre santé.
📈 Interpréter les résultats du test HOMA 📈
• Indice HOMA < 1,6 : Sensibilité à l’insuline normale. Votre corps réagit bien à l’insuline.
• Indice HOMA entre 1,6 et 2,4 : Sensibilité à l’insuline modérée. Une vigilance accrue et des modifications de mode de vie peuvent être nécessaires.
• Indice HOMA > 2,4 : Insulinorésistance significative. Il est temps d’agir pour prévenir le DT2 et d’autres complications de santé.
🩺 Accompagnement par un praticien de santé fonctionnelle ...
.

.
Nous utilisons des cookies pour vous garantir la meilleure expérience sur notre site web. Si vous continuez à utiliser ce site, nous supposerons que vous en êtes satisfait.
Vous appréciez les articles de notre site ?
Vous vous intéressez à la santé naturelle et à la médecine fonctionnelle ?
Laissez nous votre email pour recevoir toutes les semaines des articles, des infos et des conseils