.
La découverte est ancienne puisqu’en 1899, l’étude bactériologique de poumons de cadavres indemnes de toute pathologie pulmonaire avait révélé dans 2/3 des cas la présence de bactéries. Cette découverte avait été décrite dans les Archives de Médecine Expérimentale comme « Fait important et incontestable, la présence dans la plupart des poumons sains de microbes pathogènes habituels des voies respiratoires excluant leur pénétration agonique » (Beco 1899).
Plus d’un siècle plus tard, le fameux Human Microbiome Projet destiné à décrire les microbiotes humains et lancé en 2008 aux Etats-Unis, a pourtant ignoré le poumon ! C’est en 2010 que l’analyse métagénomique de prélèvements chez des sujets contrôles d’une étude réalisée chez des patients asthmatiques, a démontré que ces bactéries, non seulement n’étaient pas des pathogènes, mais qu’elles participaient à la physiologie pulmonaire. Ce sont donc ces mêmes prouesses technologiques et en particulier le séquençage haut débit qui ont fait tomber ce dogme.
.
Bien que, très récemment, l’étude de fœtus morts prématurément ait révélé la présence d’un microbiome pulmonaire dès le premier trimestre de grossesse, on considère qu’il se développe a minima dès la naissance. Deux mois plus tard, sa composition sera équivalente à celle d’un adulte. Cette maturation est fulgurante si on la compare à celle du microbiote intestinal qui demande 2 à 3 ans d’évolution parallèlement à celle du système immunitaire stimulé par la rencontre avec l’écologie microbienne de l’environnement.
Comme pour ce dernier, le mode d’accouchement, la prématurité, et les 2 premiers mois de vie sont des éléments décisifs de la qualité du microbiome pulmonaire à l’âge adulte.
.
Quatre grandes fonctions du microbiome pulmonaire sont décrites comparables à celles du microbiote intestinal :
— Stimulation du développement physiologique : alvéolaire et capillaire
— Rôle barrière participant à la résistance aux infections
— Stimulation de l’immunité innée par afflux des polynucléaires et augmentation de leur pouvoir bactéricide
— Rôle crucial des anaérobies strictes dans l’éducation du système immunitaire pulmonaire dans l’induction de la tolérance immunitaire grâce à l’émergence de lymphocytes T régulateurs et de leurs ligands. Un défaut de leur développement favoriserait un asthme ultérieur.
.
.
L’origine et la dynamique des communautés microbiennes pulmonaires sont régulées par 3 composantes :
* Par inhalation : 100.000 bactéries par litre d’air.
* A partir du réservoir bucco-dentaire où l’on retrouve les principaux phylums du poumon (Firmicutes, Acinetobacter et Bacteroidetes).
* Depuis l’estomac par microaspiration non intentionnelle majorée en cas de RGO
.
.
.
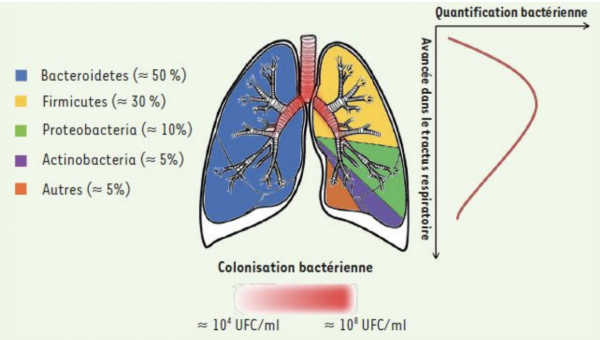
Les caractéristiques du microbiome pulmonaire bactérien sont :
* 73% sont anaérobies strictes (bactéries pour qui l’air est toxique) dont 28% sont capnophiles, c’est-à-dire qu’elles ne peuvent vivre que dans un environnement où la teneur en gaz carbonique est supérieure à celle de l’atmosphère, ou leur développement est facilité dans ce type de milieu.
* 27% sont anaérobies facultatives. Elles sont capables d’utiliser l’oxygène pour leur développement.
.
La répartition des différents phyla est illustrée dans le schéma ci-dessous (Guillou 2018) :
.
.
Les bactéries sont accompagnées d’autres microorganismes : les champignons et levures regroupées sous le nom de mycobiome, les virus sous le nom de virome et les archées sous le nom d’archéome.
.
La colonisation par les champignons est facilitée par la petite taille des spores de champignons qui sont facilement inhalés. L’appareil respiratoire est ainsi très exposé : 15m3 d’air inspiré par jour apporte 10² à 10.5 spores par jour. Chez les sujets sains, de nombreux champignons issus de l’environnement sont présents : des Aspergillus, des Cladosporium, des Penicillium ainsi que des levures. La composition est proche du mycobiome buccal. Comme dans l’intestin, la composante fongique du microbiote pulmonaire est plus sujette à variation que la composante bactérienne en raison de sa forte sensibilité à l’alimentation, à l’environnement et au système immunitaire.
.
Le virome pulmonaire est composé majoritairement de bactériophages infectant les bactéries du microbiote pulmonaire ainsi que de virus infectant les cellules pulmonaires. La composition du virome est variable en fonction des individus et très sensible à la saisonnalité.
Enfin, la quantité d’Archées pulmonaires serait bien inférieure à celles de l’intestin et de la peau.
.
.
Dans l’asthme et les pathologies pulmonaires, il existe une dysbiose pulmonaire qui évolue avec la maladie. Elle touche le microbiote bactérien, mais également le virome, les phages et la flore fongique bien que moins documentée. Ces modifications de l’écosystème ont des impacts sur la fonction respiratoire, la réponse inflammatoire et immune locale et sur les résistances aux traitements. Ces modifications peuvent être regardées comme des signatures de la maladie et de son évolution. Le microbiote des enfants asthmatiques est caractérisé par une augmentation des protéobactéries (Influenzae, Nesseria) alors que les sujets sains ont une prépondérance importante des bactéries du genre Prevotella (Bacteroidetes).
.
Entre l’asthme modéré et l’asthme sévère, des différences, ont été observées : dans ce dernier, les Firmicutes sont en plus grand nombre et particulièrement les streptoccoques associé à une diminution des Bactéroidetes notamment Prevotella. Ainsi, le lien entre asthme et diversité bactérienne broncho-pulmonaire est aujourd’hui clairement établi et le rôle de certaines bactéries anaérobies dans la maladie a été montré.
.

.
Asthme et microbiote environnemental : la genèse ?
.
L’asthme est l’exemple même d’une pathologie dans laquelle interagissent hôte, pathogène et environnement. Un lien clair a été démontré entre microbiote environnemental, sensibilisation (atopie) et asthme au travers de 2 grandes études de cohorte chez l’enfant (PARSIFAL et GABRIELA). L’environnement dans lequel l’enfant grandit (urbain vs rural) et sa contamination bactérienne et fongique sont reliés au risque de développer un asthme ou une allergie. Plus le microbiote environnemental est diversifié moins la fréquence de l’asthme est élevée.
.
La colonisation par des bactéries sélectionnées (antibiotiques, environnement stérilisé…) est promoteur d’asthme. Les bronchiolites à rhinovirus semblent être impliquées dans la genèse de l’asthme. Il existe également une dysbiose fongique avec une très grande proportion de levure du genre Malassezia chez le patient asthmatique. C’est un genre que l’on retrouve au niveau cutané, son habitat naturel, avec une amplification dans la dermite séborrhéique et au niveau naso-sinusien dans les sinusites chroniques. La dysbiose fongique augmente la morbidité et la mortalité.
.

.
La dysbiose bactérienne ou fongique est aggravée par les traitements antibiotiques, corticoïdes et immunosuppresseurs. En retour, certains phyla participent à la résistance aux traitements corticoïdes. Ainsi, chez les enfants ayant un asthme résistant aux corticoïdes, on observe un nombre plus important d’Actinobactéries. Les champignons sont également capables d’induire des résistances aux agents anti-infectieux par interaction avec les bactéries.
.
En conclusion, l’équilibre dans chaque règne et les interactions entre les entités de chaque règne et entre individus des 3 règnes (bactérien, viral, fongique) révèle notre singularité, mais aussi notre capacité à maintenir un bon fonctionnement de notre système respiratoire ou à l’inverse le risque d’évoluer vers la maladie. L’analyse de ces modifications pourrait aider à prédire l’évolution de la maladie et être ainsi plus réactif en proposant un traitement mieux ciblé. Par ailleurs, les interrelations entre microbiote intestinal et microbiote pulmonaire donnent selon certains auteurs (G. Hery-Arnaud) une réelle place aux probiotiques comme agents thérapeutiques d’accompagnement dans la maitrise des pathologies pulmonaires dont l’asthme.
.
C. Andréjak, L. Delhaes (2015) Le microbiome pulmonaire en 2015 Une fenêtre ouverte sur les pathologies pulmonaires chroniques médecine/sciences 2015 ; 31 : 971-8
.
C.A Guilloux, C. Lamoureux, G. Héry-Arnaud (2018) Les bactéries anaérobies, ces inconnues du microbiote pulmonaire. médecine/sciences 2018 ; 34 : 253-60
.
G. Hery-Arnaud (2020) Le microbiote pulmonaire, un enjeu récent en microbiologie médicale Olivia Vong 10 juin 2020 Société française de microbiologie (https://www.sfm-microbiologie.org/2020/06/10/9870/)
.
Linh Nguyen, Laurence Delhaes (2015) Un nouveau concept Le mycobiome pulmonaire médecine/sciences 2015 ; 31 : 945-70
Nous utilisons des cookies pour vous garantir la meilleure expérience sur notre site web. Si vous continuez à utiliser ce site, nous supposerons que vous en êtes satisfait.
Vous appréciez les articles de notre site ?
Vous vous intéressez à la santé naturelle et à la médecine fonctionnelle ?
Laissez nous votre email pour recevoir toutes les semaines des articles, des infos et des conseils